Эндокринная хирургия
Эндокринная хирургия – это очень тонкая и ответственная отрасль хирургии, которая касается различных органов человека в различных анатомических участках, производящих гормоны. Она объединяет в себе совокупность проблем эндокринологии, онкологии с применением традиционной и эндоскопической техники. Такие операции требуют чрезвычайно точных движений и совершенных знаний анатомии.
Благодаря квалификации и многолетнему опыту наших врачей, мы успешно работаем с пациентами самых различных заболеваний эндокринной системы. К ней относятся такие органы, как щитовидная железа, надпочечники, паращитовидные железы, гипофиз и другие.
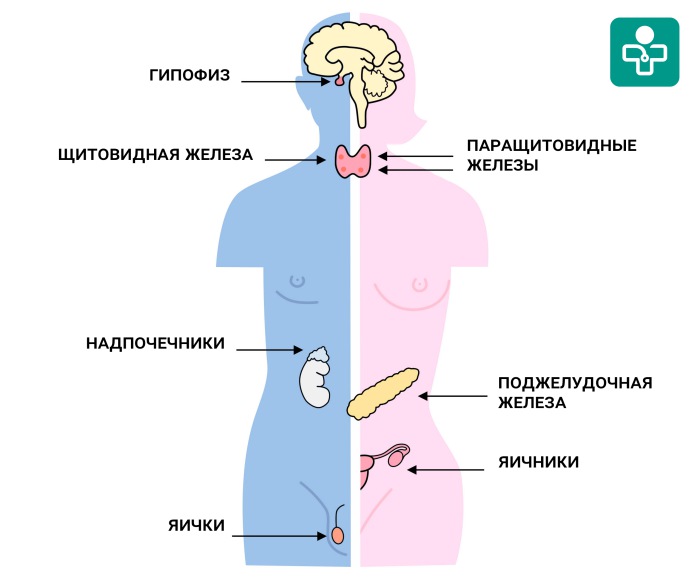
Щитовидная железа
Самый крупный и один из важнейших эндокринных органов, который секретирует гормоны, влияющее на все, без исключения, процессы в организме. Основное направление действия тиреоидных гормонов – энергетическая «подпитка» всех видов деятельности человека: как физической, метаболической, пищеварительной, сексуальной, так и психо-неврологической. Патология щитовидной железы может касаться изменений её анатомической структуры (появление узлов, зоба, выраженное увеличение или уменьшение её объемов) и/или изменений в синтезе гормонов.
При заболеваниях щитовидной железы наблюдаются существенные изменения в весе, нарушения сна и артериального давления, одышка, дискомфорт в области шеи. Эти симптомы не являются специфическими и могут возникать при других заболеваниях, однако требуется исключение патологии щитовидной железы, особенно в некоторых группах пациентов, которые:
- имеют близких родственников с патологией щитовидной железы;
- были детьми на момент аварии на ЧАЭС;
- болеют сахарным диабетом или имеют другие эндокринологические заболевания;
- имеют другие аутоиммунные заболевания (ревматологические, аллергические).
Диагностика заключается в проведении первичного осмотра пациента, консультации, УЗИ щитовидной железы, а также проведения лабораторных анализов (анализ крови на тиреотропный гормон (ТТГ) и антитела к тиреопероксидазе (АТПО)).
Наиболее распространённые заболевания щитовидной железы, которые случаются в эндокринологической практике: узловой зоб, гипотиреоз, тиреотоксикоз, аутоиммунный тиреоидит, диффузный токсический зоб (болезнь Грейвса), рак щитовидной железы.
Надпочечники
Эти два небольших органа находятся над почками (поэтому имеют такое название), однако функционально не имеют с ними ничего общего. Они производят очень важные гормоны (адреналин, норадреналин, кортикостероиды, андрогены), которые регулируют в организме уровень артериального давления и водно-солевой баланс, обмен веществ, влияют на половые функции и вторичные половые признаки.
Когда врач может заподозрить болезнь надпочечников?
- При тяжёлой артериальной гипертензии (высокие цифры артериального давления, плохая компенсация на фоне трёх и более гипотензивных препаратов, в случаях осложнений – инсульты, инфаркты, аритмии);
- при кризисной гипертонии;
- при выявлении низкого уровня калия крови или подозрении на это (судороги, мышечная слабость, ощущение «ползания мурашек»);
- при случайном обнаружении опухолевых образований в проекции надпочечников по результатам компьютерной томографии, магнитно-резонансной томографии или ультразвукового исследования;
- если у ваших родственников есть заболевания надпочечников;
- если вы резко набрали вес, появились полосы растяжения, избыточный рост волос, истончение кожи.
Учитывая то, что надпочечники вырабатывают несколько важных гормонов, а их работа контролируется гипофизом, то проверять все гормоны не совсем корректно и очень дорого. Следовательно, врач-специалист, в зависимости от клинической ситуации, выбирает определённые исследования, которые должны выполняться по строго определённым показаниям.
Паращитовидные железы
Анатомически, паращитовидные железы, которых обычно 4, находятся на задней поверхности щитовидной железы, чем и объясняется их название. Они вырабатывают паратгормон, который в норме регулирует обмен кальция в организме. В некоторых случаях секреция этого гормона повышается, что приводит к развитию гиперпаратиреоза.
Если уровень кальция при этом повышен, то речь идёт о первичном гиперпаратиреозе, если нормальный или пониженный – то о вторичном гиперпаратиреозе, который чаще всего обусловлен дефицитом витамина Д и/или снижением функции почек и развитием хронической почечной недостаточности.
В некоторых случаях (чаще после операции на щитовидной железе) функция паращитовидных желез может значительно снижаться и возникать гипопаратиреоз, следствием которого является значительное снижение уровня кальция в крови. Различить эти два состояния крайне важно, ведь в первом случае лечение будет хирургическое (исключительно узким специалистом – эндокринным хирургом), а во втором – медикаментозное.
При нарушении функций паращитовидных желез возникает:
- утомляемость, депрессия, нарушение сна;
- наличие мочекаменной, желчекаменной болезни, язвенной болезни желудка, гастритов;
- наличие остеопороза (снижение плотности костной ткани) и/или переломы костей в анамнезе;
- сухость во рту, жажда, учащенное мочеиспускание;
- судороги, ощущение ползания «мурашек», онемение рук, лица.
На первом этапе обследования паращитовидных желез врач назначает анализы на уровень кальция крови (общего и ионизированного), уровень паратгормона крови, уровень фосфора, креатинина, витамина Д.
Гипофиз
Гипофиз – центральный руководящий орган в эндокринной системе, маленькая железа, размером с горошину, которая находится в головном мозге и секретирует несколько гормонов, которые, в свою очередь, регулируют работу щитовидной железы, надпочечников, половых желез, процессы роста и обмена веществ.
Симптоматика заболеваний, которые могут быть вызваны патологией гипофиза, крайне разнообразна. Это и патология роста и нарушения менструального цикла, и половой функции. Часто врачи исследуют эти гормоны, чтобы выявить основную причину болезни – гипофиз или периферическую эндокринную железу.
Анатомически в случаях выполнения МРТ головного мозга (менее показательно – рентгенограммы черепа и компьютерной томографии черепа) могут проявляться объёмные образования (чаще аденомы) гипофиза или, наоборот, уменьшение гипофиза и синдром «пустого турецкого седла».
Турецкое седло – это костная структура, ямка черепа, где в норме находится гипофиз. Такое название возникло давно, ещё до использования МРТ диагностики, когда выполнялась исключительно рентгенография черепа. Обычно такие изменения сопровождались недостаточностью гормонов гипофиза. Сегодня термин «пустого турецкого седла» потерял своё значение, потому что не несёт дополнительной информации. После случайного выявления структурных аномалий гипофизарной зоны врач-эндокринолог, опираясь на клиническую картину и имеющуюся симптоматику, назначит обследование нескольких гормонов (ведь определение всех будет слишком дорогостоящим).
Лечение заболеваний гипофиза зависит от имеющейся гормональной патологии, а в случае выявления опухолей – от их размеров и возможных поражений соседних структур. Некоторые болезни, например, пролактинома (аденома гипофиза, секретирующая пролактин), хорошо лечатся медикаментозно, другие (например, аденомы, секретирующие АКТГ или гормон роста) – требуют хирургического лечения и возможного облучения данной зоны.
Узнайте больше о современном операционном блоке хирургического центра CitiDoctor.
Специалисты
Цены на услуги
Вид услуги
Цена, грн.
Консультативні послуги
| Консультація лікаря-хірурга ургентна | 1750 |
| Консультація хірурга (первинний прийом) | 1200 |
| Консультація хірурга (повторний прийом) | 1000 |









